- 5 мая, 2024
СТАРШЕЕ ПОКОЛЕНИЕ

Старость — неизбежный этап жизни любого человека, и каждый должен иметь возможность прожить его достойно. Директор Российского геронтологического научно-клинического центра РНИМУ им. Н.И. Пирогова Минздрава России, член-корреспондент РАН, д.м.н., профессор Ольга Ткачева ответила на вопросы о реализации федерального проекта «Старшее поколение».
ССТ: В своем послании Федеральному собранию Президент отметил важность кардинального изменения положения граждан старшего поколения, а также необходимость комплексного подхода к решению этой задачи. Какие результаты можно отметить в реализации федерального проекта «Старшее поколение»?
Ольга Ткачева: В настоящее время определилась мировая тенденция в увеличении доли лиц пожилого и старческого возраста в структуре населения. В России эта тенденция является следствием роста ожидаемой продолжительности жизни: с 2005 года, кроме периода пандемии COVID-19, отмечается ее рост на 2,7 года в возрасте 60 лет (с 19,1 года в 2005 году до 21,8 года в 2022 году).
Таким образом, Россия вошла в когорту развитых стран, в которых увеличение ожидаемой продолжительности жизни пожилого населения вносит существенный вклад в увеличение ожидаемой продолжительности жизни при рождении. Комплексный анализ показал, что 36% достигнутого роста ожидаемой продолжительности жизни при рождении обусловлены снижением смертности пожилого населения.
Особенно важно увеличение ожидаемой продолжительности здоровой жизни. Ковид внес свои коррективы, но сегодня мы наблюдаем увеличение ожидаемой продолжительности здоровой жизни по сравнению с доковидным 2019 годом.
Для пожилых людей характерно наличие нескольких заболеваний, что делает их самыми частыми посетителями лечебных учреждений. Поэтому задача здравоохранения — оказать доступную и квалифицированную медицинскую помощь, которая позволила бы им как можно дольше оставаться активными и социально вовлеченными. Люди старшего поколения нуждаются в особых подходах к лечению, и реализовать такие подходы позволяет развитие гериатрии — специализированной медицинской помощи для «хрупких» пожилых людей.

Совершенствование медицинской помощи пожилым гражданам и активное развитие гериатрической службы реализуется в рамках федерального проекта «Старшее поколение» национального проекта «Демография». Перед нами поставлена национальная цель развития — «Сохранение населения, здоровье и благополучие людей» и повышения ожидаемой продолжительности жизни в России до 78 лет.
По итогам 2019–2023 годов целевые показатели и результаты федерального проекта по Российской Федерации были достигнуты в полной мере. С 2018 года внедрена специальная система диспансеризации граждан 65 лет и старше, позволяющая своевременно выявлять хронические неинфекционные заболевания, гериатрические синдромы.
В рамках федерального проекта реализуется комплекс мер, направленный на профилактику падений и переломов у лиц пожилого и старческого возраста, который подразумевает хирургическое лечение перелома проксимального отдела бедра в течение 24–48 часов, реабилитационные программы, профилактику и лечение остеопороза. Такой подход позволяет быстрее восстанавливать мобильность пациентов, снизить риск инвалидизации или смерти, и во многом определяет продолжительность и качество жизни пожилых пациентов.
ССТ: Эта программа работает по всей России?
О.Т.: Комплекс мер, направленный на профилактику падений и переломов у лиц пожилого и старческого возраста, внедрен в 27 пилотных регионах, где организованы школы, решаются конкретные задачи методической помощи врачам и организаторам здравоохранения. К концу 2024 года планируется внедрение комплекса мер на территории всей страны.
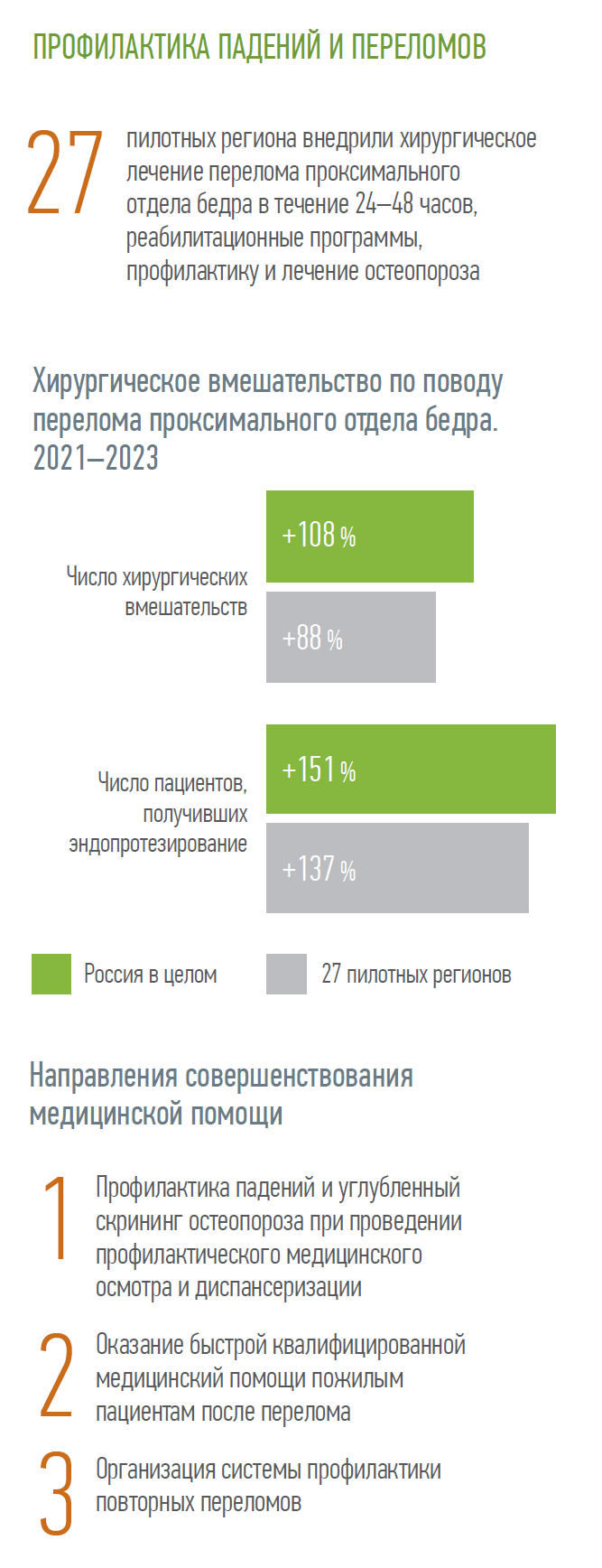
Это отдельное направление развития инициатив, связанных с оказанием медицинской помощи пожилым гражданам, которое заключается в выстраивании комплексной системы профилактики, выявления, лечения и дальнейшего предотвращения переломов.
Падения и переломы — гериатрический синдром, требующий комплексного подхода. Помимо организации доступной среды, необходимо внедрять специальные диагностические и лечебные технологии. Например, своевременная диагностика и лечение остеопороза — социально значимого заболевания, при котором кости пожилых пациентов становятся хрупкими, и при падении человек легко получает травму. Врачи первичного звена, участковые терапевты и семейные врачи обладают всеми необходимыми знаниями о диагностике и лечении остеопороза, а вопросы для выявления данного заболевания содержатся в анкетах для проведения диспансеризации.
Пожилые люди часто падают и по другим объективным причинам: нарушение зрения, головокружение, боли в суставах и т. д. При этом большое влияние на пожилых людей оказывают внешние факторы: они испытывают трудности при передвижении по скользким поверхностям, в условиях плохого освещения, в местах с большим количеством лестниц и порогов. Там, где молодой человек пройдет, пожилой человек может получить травму.
Если все же произошло падение и получен перелом проксимального отдела бедра, необходимо оказать медицинскую помощь как можно быстрее, и для этого в каждом регионе должна быть разработана оптимальная схема маршрутизации пациента. Здесь важна своевременная идентификация падений, ранняя диагностика переломов, адекватная оценка анестезиологических рисков, быстрая предоперационная подготовка и хирургическое лечение не позже двух суток с момента травмы, а также организация реабилитации на основе междисциплинарного и межведомственного взаимодействия медицинских и социальных служб.
 ССТ: Говорят, что если возраст пациента более 70 лет, то операцию по протезированию шейки бедра уже не проводят. Это правда?
ССТ: Говорят, что если возраст пациента более 70 лет, то операцию по протезированию шейки бедра уже не проводят. Это правда?
О. Т.: Возрастных границ для хирургического лечения перелома проксимального отдела бедра нет. Мы стараемся преодолеть эти предубеждения и пациентов, и врачей.
При таком переломе медицинская помощь должна оказываться экстренно — так же, как при инфаркте миокарда, например. Это совершенно необходимо, потому что каждый последующий день увеличивает риск смерти от осложнений.
Хирургическое вмешательство по поводу перелома проксимального отдела бедра в течение 48 часов является критерием контроля качества оказания медицинской помощи.
ССТ: Какие еще проекты были реализованы?
О.Т.: Новые подходы и технологии реализуются путем внедрения новых клинических рекомендаций, посвященных и специфическим гериатрическим проблемам (старческая астения, падения, остеопороз, переломы, когнитивные нарушения), и особенностям ведения наиболее важных заболеваний пожилого возраста. На основе этих клинических рекомендаций разработаны и утверждены стандарты медицинской помощи.
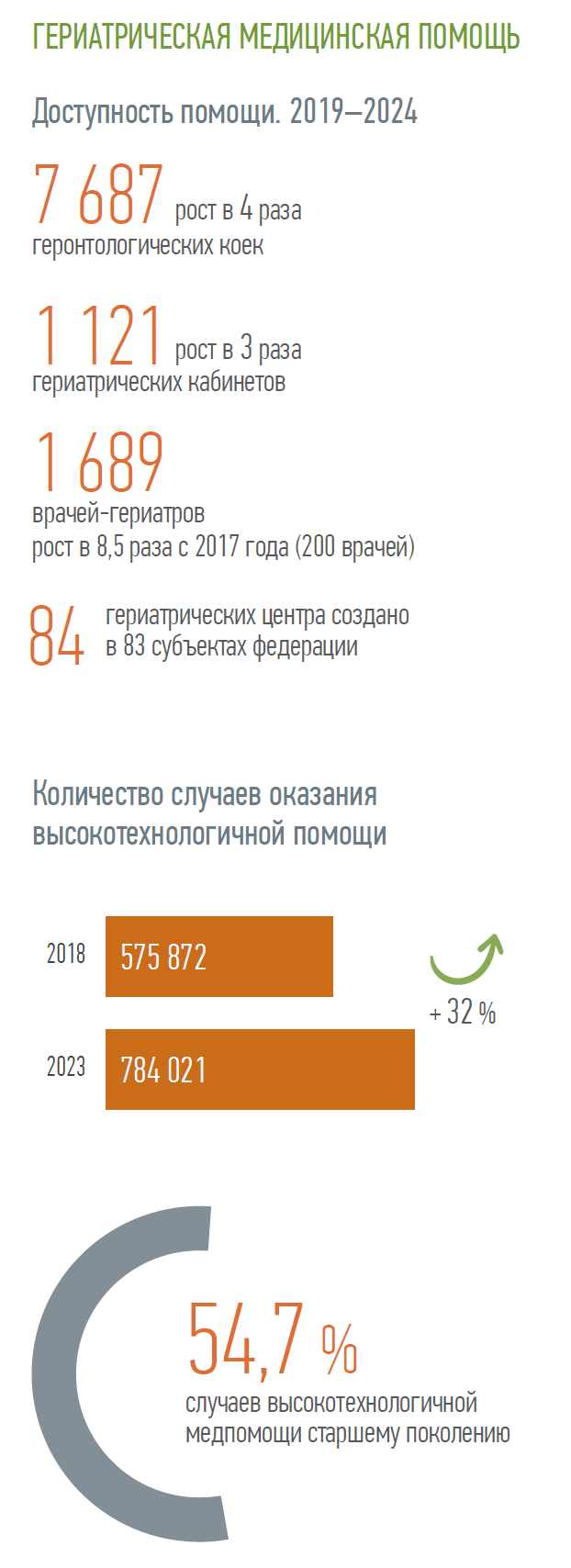
Реализация федерального проекта «Старшее поколение» национального проекта «Демография» позволила совершить прорыв в повышении доступности гериатрической медицинской помощи. Более чем в 4 раза увеличилось количество геронтологических коек, на которые госпитализируются самые «хрупкие» пожилые пациенты, нуждающиеся в особых подходах к лечению, в 3 раза выросло число гериатрических кабинетов. В регионах создано 84 гериатрических центра для координации и методической поддержки гериатрической службы.
Количество случаев оказания высокотехнологичной помощи пожилым пациентам за последние 5 лет увеличилось на 32 %. Она включает лечение сердечно-сосудистых и онкологических заболеваний, а также методы лечения, сохраняющие и улучшающие качество жизни пожилых людей, — протезирование суставов, коррекцию нарушений зрения и слуха.
ССТ: Достаточно ли в России медицинских специалистов-гериатров?
О. Т.: С 2017 года врачей-гериатров у нас стало в 8,5 раза больше. Кроме того, врачи всех специальностей получили профессиональные знания по гериатрии и навыки работы с пожилыми людьми. На портале непрерывного медицинского и фармацевтического образования Минздрава России размещено более 80 интерактивных образовательных модулей по вопросам гериатрии, которые освоили более 45 000 врачей.
Специалисты Российского геронтологического научно-клинического центра ФГАОУ ВО РНИМУ им. Н.И. Пирогова подготовили более 40 клинических рекомендаций, методических пособий, учебников и согласительных документов для врачей разных специальностей, в вузах открыто более 30 кафедр геронтологии.
ССТ: Многим пожилым людям трудно выходить из дома, трудно добраться до поликлиники. Каким образом они могут получать необходимый уход и медицинскую помощь?
О.Т.: Гериатрия — «сердце» междисциплинарного взаимодействия, поскольку для пожилых граждан необходимы и решение медицинских проблем, и социальная поддержка.
Здесь необходимо отметить реализацию мероприятий по созданию системы долговременного ухода в рамках федерального проекта «Старшее поколение». Система долговременного ухода внедряется в субъектах федерации с 2019 года в пилотном режиме в рамках региональных проектов.
Приоритетной формой предоставления социальных услуг по уходу является обеспечение ухода за гражданином на дому в привычных ему условиях при частичном сохранении поддержки родственниками.
Сейчас нуждающихся в обслуживании и уходе граждан посещает специалист по уходу или социальный работник. Он может оказать помощь в оформлении необходимых документов и рецептов, сходить в магазин, помочь в уборке жилого помещения, провести гигиенические процедуры, измерить давление, температуру и т. д. Если возникает необходимость в медицинской помощи, он может связаться с врачом.
Медицинскую помощь на дому в системе долговременного ухода оказывают участковые терапевты и медицинские сестры. Однако ввиду кадрового дефицита первичного звена здравоохранения с этим могут возникнуть объективные сложности, например, если на терапевтическом участке с численностью прикрепленного населения 2 тыс. человек есть хотя бы 100 человек маломобильных пожилых людей.
Именно поэтому одной из задач является развитие специальной службы для помощи на дому — медицинского патронажа. Фактически медицинский патронаж — это стационар на дому, когда врач и медицинская сестра должны очень часто, практически ежедневно, посещать пациента.
ССТ: В рамках национального проекта может быть поставлена задача о создании такой службы?
О. Т.: Создание медицинского патронажа — это необходимая перспектива, без которой сложно представить себе дальнейшее развитие гериатрии и системы долговременного ухода. Следствием недостаточного внимания к данной проблеме будет являться увеличение вызовов скорой медицинской помощи, многократный рост числа госпитализаций и обращений в поликлинику по поводу заболеваний, что в свою очередь увеличит нагрузку на систему здравоохранения.
Существуют интересные региональные инициативы и проекты: так, например, в Москве создана медицинская патронажная служба, которая реализуется в рамках Государственной программы города Москвы «Столичное здравоохранение».
ССТ: В системе оказания медицинской помощи работают программы ОМС, ДМС и платная медпомощь. Могут ли для долговременного ухода применяться те же принципы? Как должно быть организовано их взаимодействие?
О.Т.: Развитие гериатрии тесно связано с развитием системы долговременного ухода, в услугах которой нуждаются более 1,5 миллиона человек с потерей автономности. Внедрение этой системы позволит достичь снижения частоты незапланированных госпитализаций и визитов в поликлинику, количества вызовов скорой помощи, повысить охват диспансеризацией и уровень удовлетворенности граждан медицинской помощью.
Страхование пока не участвует в финансировании системы долговременного ухода. Это один из инструментов, который требует апробации. Необходима проработка программ долговременного ухода и в рамках добровольного медицинского страхования, и в рамках страхования жизни.
Дальнейшее увеличение охвата граждан, нуждающихся в уходе и имеющих полную и значительную утрату к самообслуживанию, является ключевым приоритетом государственной социальной политики. Нам необходима система страхования, которая позволит финансировать оказание помощи нуждающимся в таком уходе, инфраструктуру, круглосуточные стационары, дневные стационары и помощь на дому. Кроме того, нужны квалифицированные кадры, подготовку которых мы можем обеспечить. Будем надеяться на заинтересованность страховых компаний в развитии данных проектов и возможности государственной поддержки данного направления работы.


